Transthorakale Echokardiographie Schritt für Schritt: So führen Sie eine vollständige Standarduntersuchung strukturiert durch
Die Transthorakale Echokardiographie ist die wichtigste nichtinvasive Basisuntersuchung in der kardiologischen Ultraschalldiagnostik. Entscheidend ist nicht nur die Bildqualität, sondern vor allem ein klarer, reproduzierbarer Ablauf von der parasternalen bis zur subkostalen Ebene. Wenn Sie strukturiert vorgehen, erhalten Sie in kurzer Zeit belastbare Aussagen zu Ventrikelfunktion, Klappen, Druckverhältnissen und Volumenstatus. Genau darum geht es hier: eine praxisnahe Anleitung, die Fachbegriffe verständlich einordnet und die Standarduntersuchung sauber aufbaut.
Inhaltsverzeichnis
- Step 1: Die Untersuchung sauber vorbereiten
- Step 2: Mit der parasternalen langen Achse beginnen
- Step 3: Die linke Ventrikelfunktion und erste Klappenbefunde beurteilen
- Step 4: In die parasternale kurze Achse wechseln
- Step 5: Die Aortenklappe gezielt vermessen
- Step 6: Den M-Mode sinnvoll einsetzen
- Step 7: Den apikalen Vierkammerblick optimieren
- Step 8: Die Ejektionsfraktion manuell und automatisch bestimmen
- Step 9: Den Drei- und Fünfkammerblick für Klappen und Ausflussbahn nutzen
- Step 10: Das Mitraleinstromprofil und die diastolische Funktion beurteilen
- Step 11: Klappeninsuffizienzen richtig einordnen
- Step 12: Den systolischen pulmonalarteriellen Druck abschätzen
- Step 13: Die Vorhöfe nicht vergessen
- Step 14: Die subkostale Ebene zum Schluss gezielt einsetzen
- Step 15: Die Untersuchung abschließen und sauber dokumentieren
- Step 16: Was dieser Befund insgesamt bedeutet
- Step 17: Die wichtigsten Merkpunkte für Ihre tägliche Transthorakale Echokardiographie
- Häufige Fragen zur Transthorakale Echokardiographie
Step 1: Die Untersuchung sauber vorbereiten
Eine gute Transthorakale Echokardiographie beginnt nicht erst mit dem ersten Bild, sondern mit der Vorbereitung. Dazu gehören eine funktionierende EKG-Ableitung, die richtige Lagerung und ein technisch sinnvoll eingestelltes Gerät.
Gerade das wird in der Praxis oft unterschätzt. Wenn das EKG nicht sauber erkannt wird, funktionieren automatische Messprogramme schlechter oder gar nicht. Bei EF-Automatik oder zeitbezogenen Messungen reicht schon ein unruhiges oder schlecht abgeleitetes Signal, damit das System aussteigt. Ebenso wichtig ist die Lagerung. Schon ein kleines Vorrutschen oder eine leichte Positionsänderung kann den apikalen Zugang deutlich verbessern.
Worauf Sie vor dem ersten Schall achten sollten:
- EKG-Signal prüfen
- Patient sauber linksseitig lagern
- ausreichend Kontaktgel verwenden
- Bildtiefe, Gain und Dynamik an den Patienten anpassen
- bei grobkörnigem Bild Glättungs- oder Frame-Average-Funktionen sinnvoll einsetzen
Ein einfacher, aber zentraler Merksatz lautet: Nur mit ordentlicher Lagerung entstehen ordentliche Bilder. Für die Transthorakale Echokardiographie ist das keine Nebensache, sondern Voraussetzung für verlässliche Diagnostik.
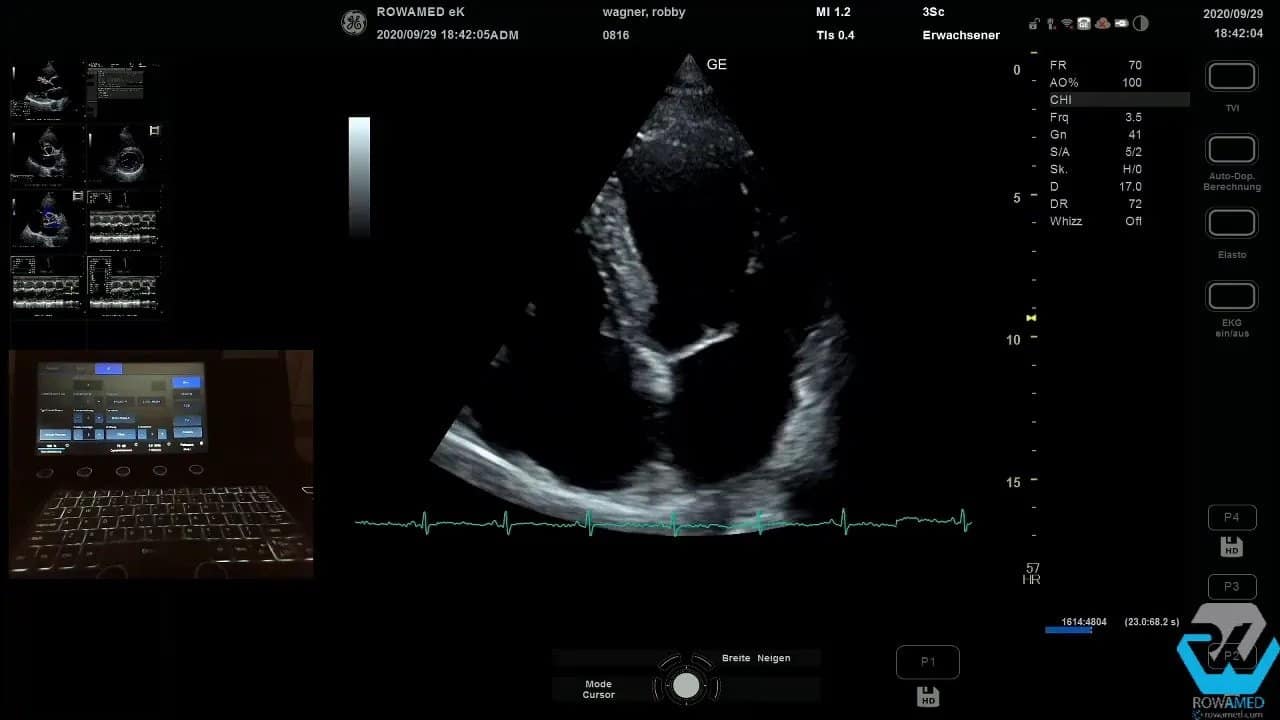
Step 2: Mit der parasternalen langen Achse beginnen
Die Standarduntersuchung startet klassisch parasternal. Die parasternal lange Achse ist häufig die erste und wichtigste Orientierungsebene der Transthorakale Echokardiographie. Hier sehen Sie den linken Ventrikel im Längsschnitt, die Mitralklappe, die Aortenklappe sowie den proximalen Abschnitt der Aorta ascendens.
Diese Ebene liefert schon zu Beginn eine Menge Informationen:
- Größe des linken Ventrikels
- Septumdicke
- globale linksventrikuläre Kinetik
- Morphologie von Mitral- und Aortenklappe
- erster Eindruck zu Regurgitationen im Farbdoppler
In der Enddiastole werden hier die klassischen linearen Messungen durchgeführt. Dazu gehören insbesondere das interventrikuläre Septum und der linksventrikuläre Innendurchmesser. In dem gezeigten Beispiel war das Septum mit 1,2 cm leicht verbreitert, der linksventrikuläre Durchmesser mit 56 mm aber noch im Normbereich. Wichtig ist dabei immer die Einordnung zur Körperoberfläche. Große Menschen haben größere Herzen. Deshalb sollten Sie Grenzwerte nie mechanisch, sondern immer im klinischen Kontext lesen.
Das ist ein typischer Punkt in der Transthorakale Echokardiographie: Zahlen sind wichtig, aber ohne Relation zur Patientenkonstitution oft nur die halbe Wahrheit.
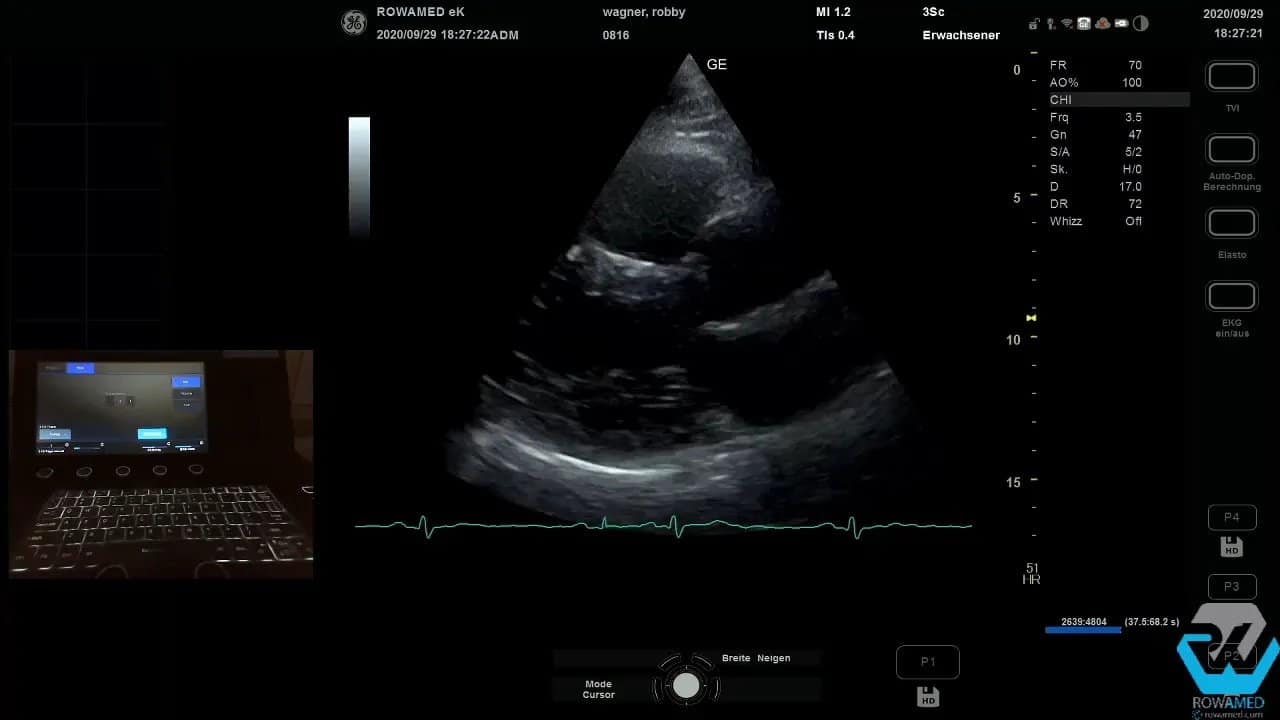
Step 3: Die linke Ventrikelfunktion und erste Klappenbefunde beurteilen
Noch in der parasternal langen Achse können Sie die globale Kinetik des linken Ventrikels sehr gut einschätzen. Schon ohne aufwendige Nachbearbeitung fällt oft auf, ob der Ventrikel homogen kontrahiert oder regionale Wandbewegungsstörungen vorliegen.
Wenn bereits eine bekannte Klappeninsuffizienz im Raum steht, schalten Sie jetzt den Farbdoppler dazu. Das ist in der Transthorakale Echokardiographie der schnellste Weg, um einen ersten funktionellen Eindruck zu bekommen.
Im Beispiel bestand der Verdacht auf eine Aortenklappeninsuffizienz. Im Farbdoppler zeigte sich jedoch keine relevante Aorteninsuffizienz. Stattdessen fiel eine kleine Mitralinsuffizienz auf. Auch das ist typisch: Der erste Verdacht bestätigt sich nicht immer, und manchmal findet man die eigentliche Auffälligkeit an anderer Stelle.
Wichtig bei der Farbdoppler-Beurteilung:
- Skalierung und Farbbereich passend einstellen
- auf Aliasing und technische Artefakte achten
- nicht nur auf die Jet-Länge schauen
- vor allem die Jet-Breite an der Durchtrittsebene berücksichtigen
Ein langer Jet wirkt schnell eindrucksvoll. Für die Schweregradbeurteilung ist aber entscheidend, wie breit die Regurgitation direkt an der Klappe ansetzt. Ein oben schmaler Jet kann trotz größerer Ausdehnung im Vorhof nur geringgradig sein.
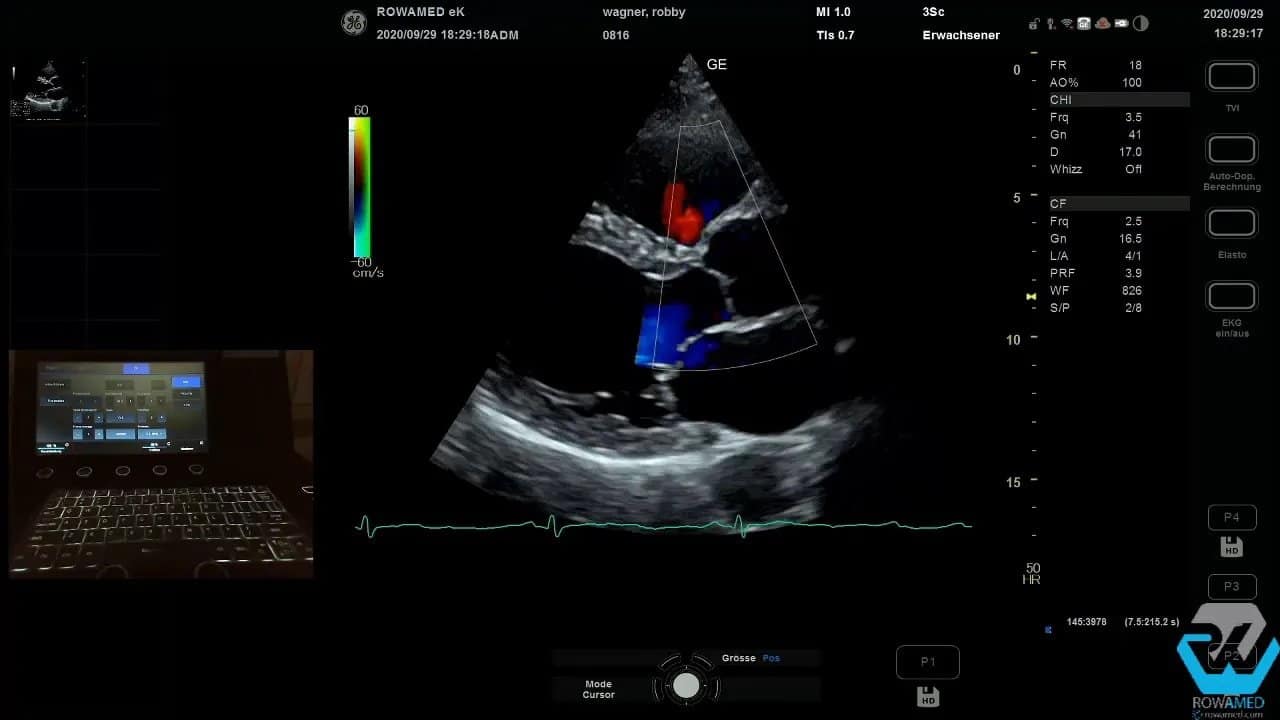
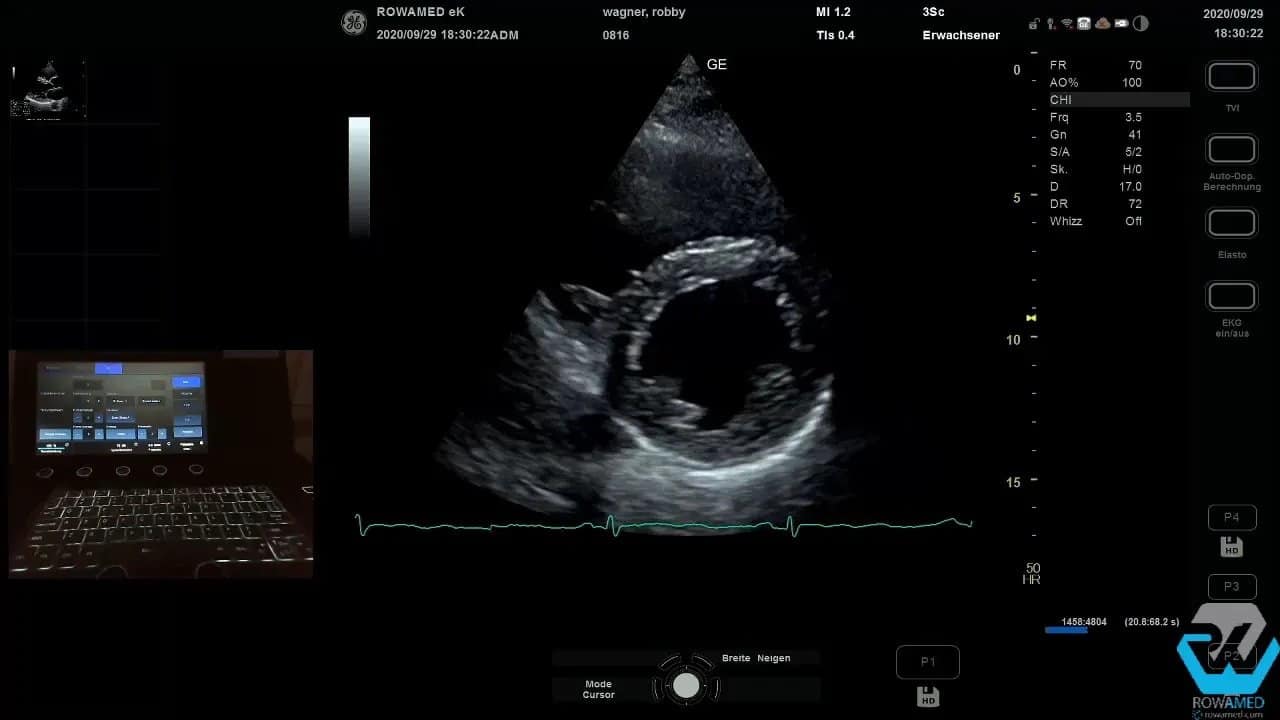
Step 4: In die parasternale kurze Achse wechseln
Als Nächstes folgt die parasternal kurze Achse. Auf mittventrikulärer Höhe sehen Sie den linken Ventrikel zirkulär, häufig mit den beiden Papillarmuskeln als runde Landmarken. Diese Ebene ist hervorragend geeignet, um die konzentrische Kontraktion des linken Ventrikels zu beurteilen.
Hier lässt sich rasch erkennen, ob die Kinetik insgesamt normal ist. Das ist besonders dann hilfreich, wenn Sie die visuelle Einschätzung später mit Volumen- oder EF-Messungen ergänzen wollen.
Durch weiteres Kippen des Schallkopfs nach kranial erreichen Sie zunächst die Mitralklappenebene und dann die Herzbasis mit der Aortenklappe. In dieser Projektion beurteilen Sie die Aortenklappe morphologisch sehr direkt. Im gezeigten Fall war sie trikuspide, also regelrecht aus drei Taschen aufgebaut, und öffnete sich gut.
Damit ist die parasternal kurze Achse in der Transthorakale Echokardiographie nicht nur eine Zusatzebene, sondern ein echter Baustein für Funktions- und Morphologiediagnostik.
Step 5: Die Aortenklappe gezielt vermessen
Wenn die Aortenklappe gut darstellbar ist, können Sie die Öffnungsfläche planimetrisch bestimmen. Dazu frieren Sie den optimal geöffneten Klappenmoment ein und umfassen die geöffnete Klappenfläche manuell. In dem Beispiel ergab sich eine Aortenklappenöffnungsfläche von 4,6 cm², also eine sehr große, frei öffnende Aortenklappe.
Diese Messung ist nicht in jedem Fall zwingend nötig. Aber wenn die Bildqualität passt, ist sie ein schönes Beispiel dafür, wie direkt die Transthorakale Echokardiographie Anatomie sichtbar machen kann.
Zusätzlich kann die Aortenklappe in dieser Ebene nochmals im Farbdoppler geprüft werden. Auch hier zeigte sich kein relevanter Insuffizienzjet. Das ist diagnostisch beruhigend und passt zur guten Öffnungsmorphologie.
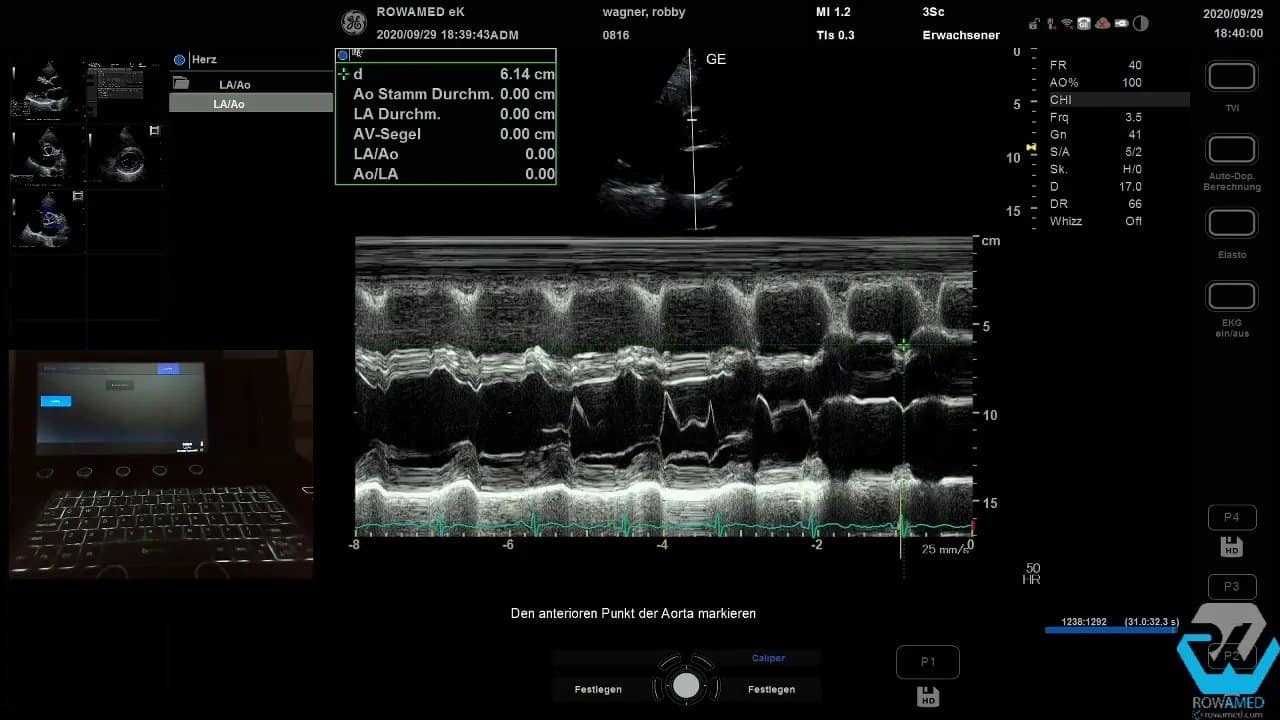
Step 6: Den M-Mode sinnvoll einsetzen
Der M-Mode wird manchmal als altmodisch abgetan. Das ist ein Fehler. In der Transthorakale Echokardiographie liefert er weiterhin sehr anschauliche, zeitlich hochaufgelöste Informationen. Wenn Sie den M-Mode-Strahl senkrecht durch den linken Ventrikel legen und anschließend einen Sweep von mittventrikulär Richtung Herzbasis durchführen, erhalten Sie mehrere Strukturen in einem Bild.
Typische Messgrößen sind:
- Aortenwurzel
- linker Vorhof
- Aortenklappen-Separation
- rechter Ventrikel
- Septumdicke
- linksventrikulärer Innendurchmesser
- posteriore Wanddicke
Der Charme des M-Mode liegt in seiner Übersicht. Mehrere lineare Messungen lassen sich in einem einzigen Datensatz dokumentieren. Für Lehre, Verlaufskontrolle und strukturierte Befundung ist das nach wie vor sehr hilfreich.
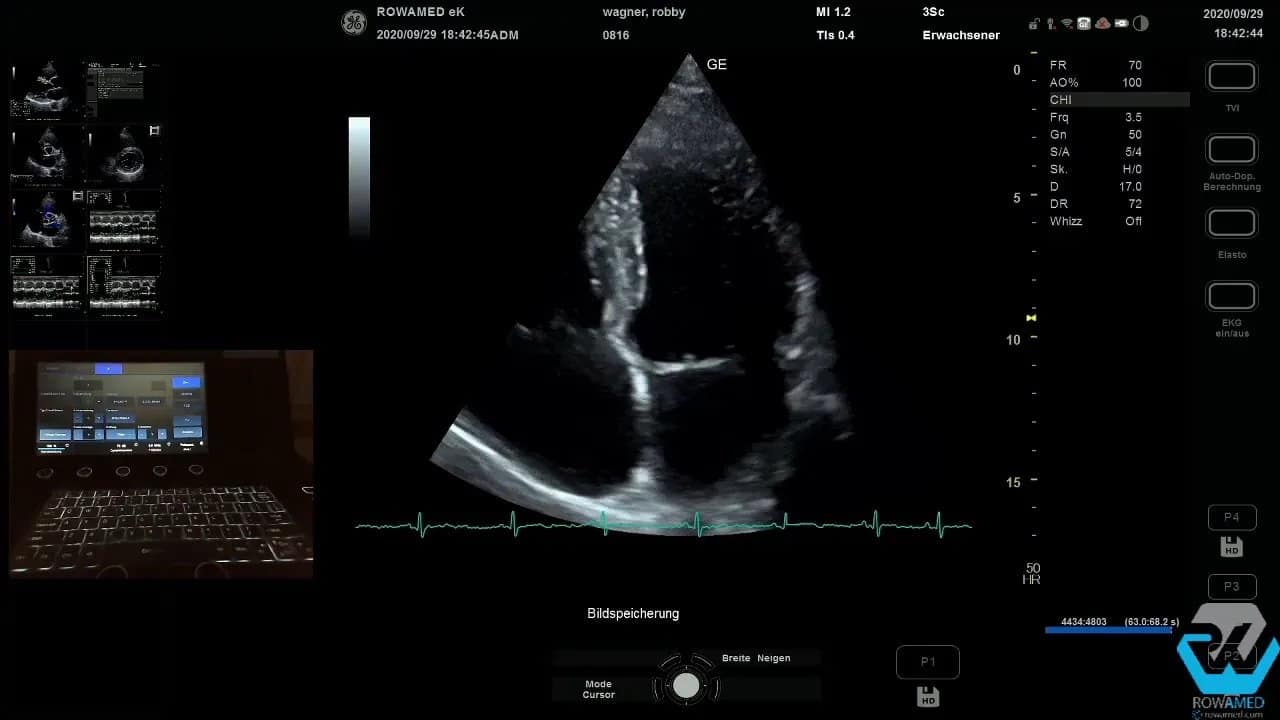
Step 7: Den apikalen Vierkammerblick optimieren
Nach Abschluss der parasternalen Ebenen folgt die apikale Anlotung. Häufig braucht es dafür nur eine kleine Lagerungskorrektur. Der Patient rutscht etwas nach vorne, der Schallkopf kommt besser unter den Thoraxrand, und plötzlich wird aus einem mittelmäßigen ein sehr guter Vierkammerblick.
Wenn das Bild grobkörnig wirkt, können Sie mit Bildglättung oder Frame Average arbeiten. Dadurch wirkt die Darstellung harmonischer, ohne dass relevante Strukturen verloren gehen. Solche Funktionen sind in modernen Systemen ausgesprochen nützlich, solange sie bewusst und nicht übermäßig eingesetzt werden.
Im apikalen Vierkammerblick beurteilen Sie zunächst wieder die linksventrikuläre Kinetik. Im vorliegenden Fall pumpte der linke Ventrikel hervorragend. Diese visuelle Einschätzung ist wichtig, sollte aber idealerweise durch eine quantitative EF-Bestimmung ergänzt werden.
Step 8: Die Ejektionsfraktion manuell und automatisch bestimmen
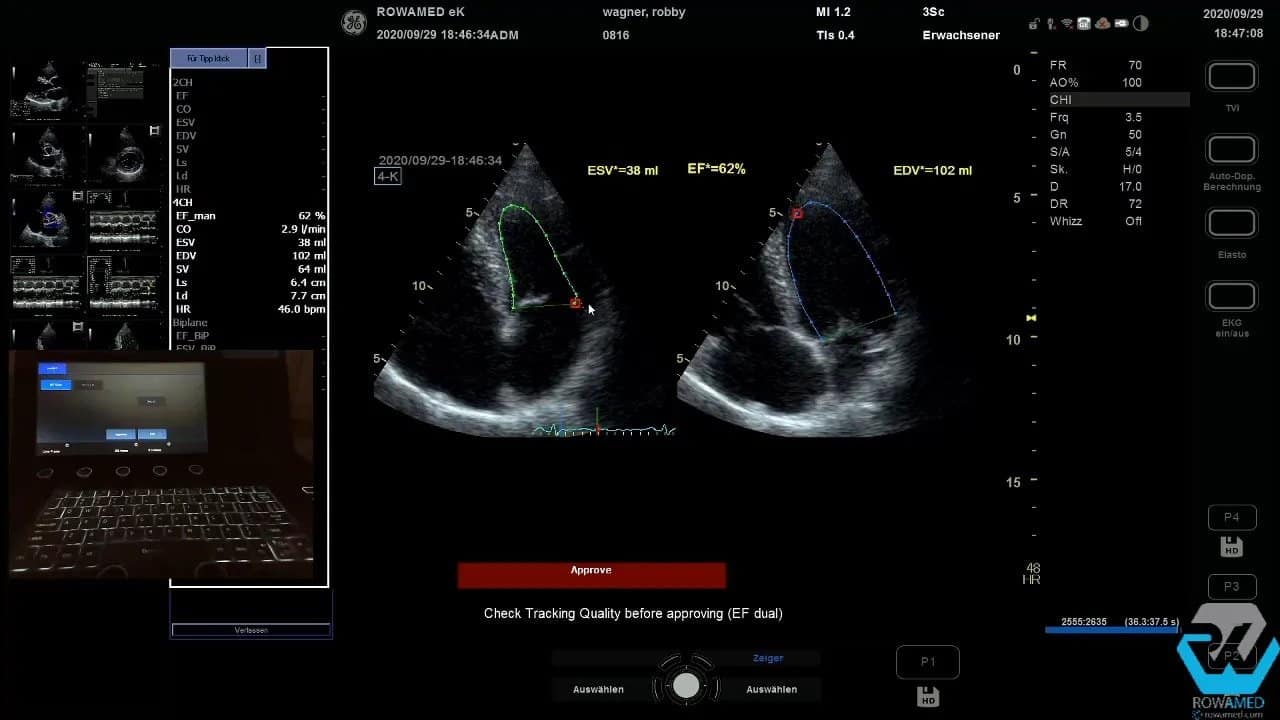
Die linksventrikuläre Ejektionsfraktion gehört zu den Kernparametern der Transthorakale Echokardiographie. Im Vierkammerblick wird dazu zunächst das enddiastolische Volumen, danach das endsystolische Volumen bestimmt. Die Umfahrung des Endokards muss sauber erfolgen. Kleine Ungenauigkeiten an der Basis oder am Apex verändern das Ergebnis sofort.
Im Beispiel ergab die manuelle Volumenmethode eine EF von 60 Prozent bei leicht vergrößertem linken Ventrikel. Auch hier gilt wieder: Bitte immer an die Körpergröße und Körperoberfläche denken.
Danach kam die automatische EF-Bestimmung zum Einsatz. Solche Tools sind im Praxisalltag hilfreich, aber nur dann, wenn die Bildqualität stimmt und das EKG korrekt erkannt wird. Anfangs verweigerte das System die Berechnung wegen unzureichender EKG-Qualität. Nach erneutem Versuch funktionierte es. Im Vierkammerblick wurden zunächst 58 Prozent ermittelt, nach Korrektur der Tracking-Punkte sogar 69 Prozent.
Anschließend wurde die automatische Berechnung im Zweikammerblick wiederholt. Dort war die Endokarderkennung gut, die EF lag bei 63 Prozent. Zusammen ergab sich eine biplane EF von 66 Prozent.
Praxisregel: Verlassen Sie sich nie blind auf die Automatik. Die automatische Konturerkennung ist eine Hilfe, ersetzt aber nicht die fachliche Kontrolle. Genau darin zeigt sich die Qualität einer guten Transthorakale Echokardiographie.
Step 9: Den Drei- und Fünfkammerblick für Klappen und Ausflussbahn nutzen
Der apikale Dreikammerblick ergänzt die Beurteilung des linken Ventrikels und zeigt zusätzlich die linksventrikuläre Ausflussbahn sowie die Aortenklappe. Auch hier war die Kinetik normal. Im Farbdoppler zeigte sich erneut keine relevante Aorteninsuffizienz. Die auffällige Klappe war vielmehr die Mitralklappe mit einer geringgradigen Insuffizienz.
Für die Dopplervermessung der Aortenklappe eignet sich der Drei- oder Fünfkammerblick. Mit dem CW-Doppler kann die maximale Flussgeschwindigkeit über der Aortenklappe gemessen werden. In einem Fall mit Verkalkung oder Verdacht auf Aortenstenose würden Sie darüber hinaus das Geschwindigkeits-Zeit-Integral sowie maximalen und mittleren Druckgradienten bestimmen.
Im gezeigten Befund war das nicht notwendig. Es reichte, die maximale Geschwindigkeit zu dokumentieren und die ansonsten unauffällige Klappenfunktion festzuhalten.
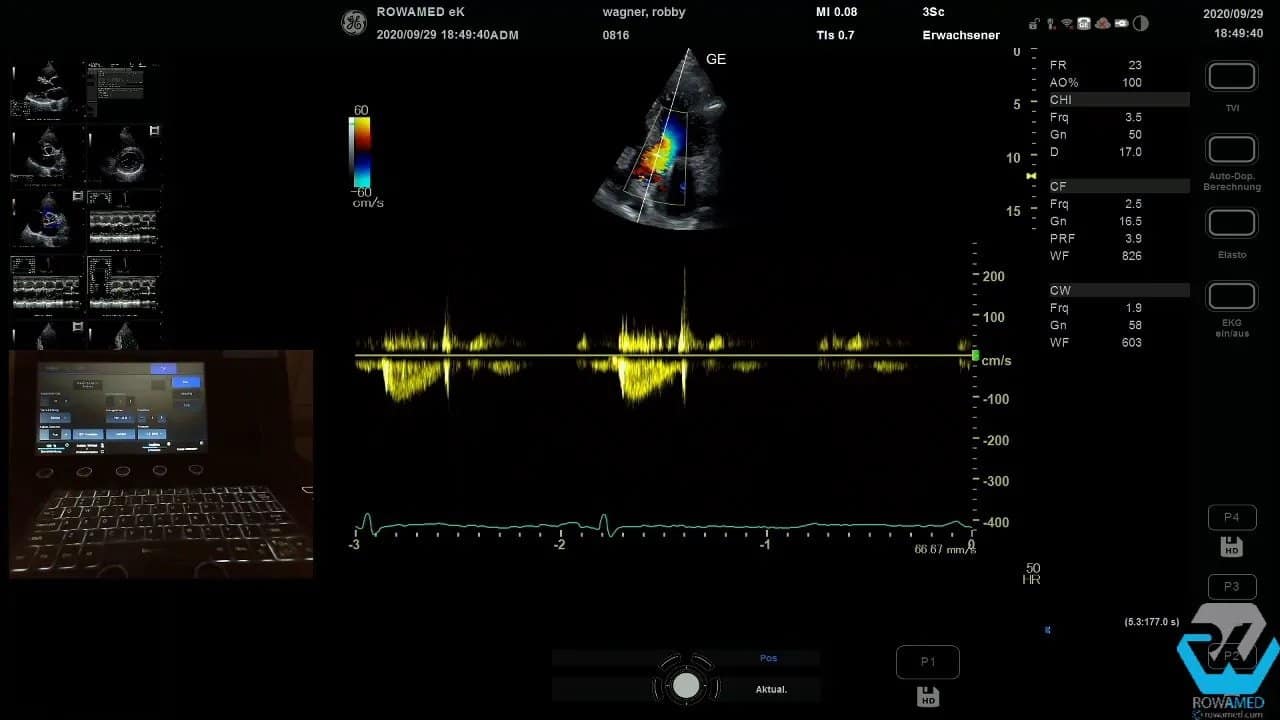
Step 10: Das Mitraleinstromprofil und die diastolische Funktion beurteilen
Die diastolische Funktion ist ein klassischer Bestandteil der Transthorakale Echokardiographie. Zunächst leiten Sie über den transmitralen Einstrom das E- und A-Wellen-Profil ab. Dafür wird im Messmenü auf die Mitralklappe umgestellt und dann die E-Welle, deren Dezelerationszeit sowie die A-Welle vermessen.
Technisch klappt das nicht immer beim ersten Versuch. Das ist kein Drama. Entscheidend ist, ruhig zu bleiben, das Messmenü korrekt zu wählen und die Kurve erneut sauber aufzunehmen. Im Beispiel ergab sich schließlich ein E/A-Verhältnis von 0,9, also ein unauffälliger Befund.
Für die weitere Einordnung einer möglichen diastolischen Dysfunktion wird anschließend der Gewebedoppler am medialen Mitralklappenanulus verwendet. Dort messen Sie das E‘. Aus E und E‘ lässt sich das Verhältnis E/E‘ berechnen. Dieses hilft bei der Abschätzung linksventrikulärer Füllungsdrücke.
Auch hier zeigte sich ein typischer Alltagseffekt: Plötzlich war das EKG verschwunden. Ursache war keine große Störung, sondern schlicht eine versehentlich deaktivierte EKG-Anzeige. Solche Situationen kennt jeder, der regelmäßig mit Ultraschallsystemen arbeitet. Umso wichtiger sind intuitive Bedienoberflächen und ein klarer Workflow.
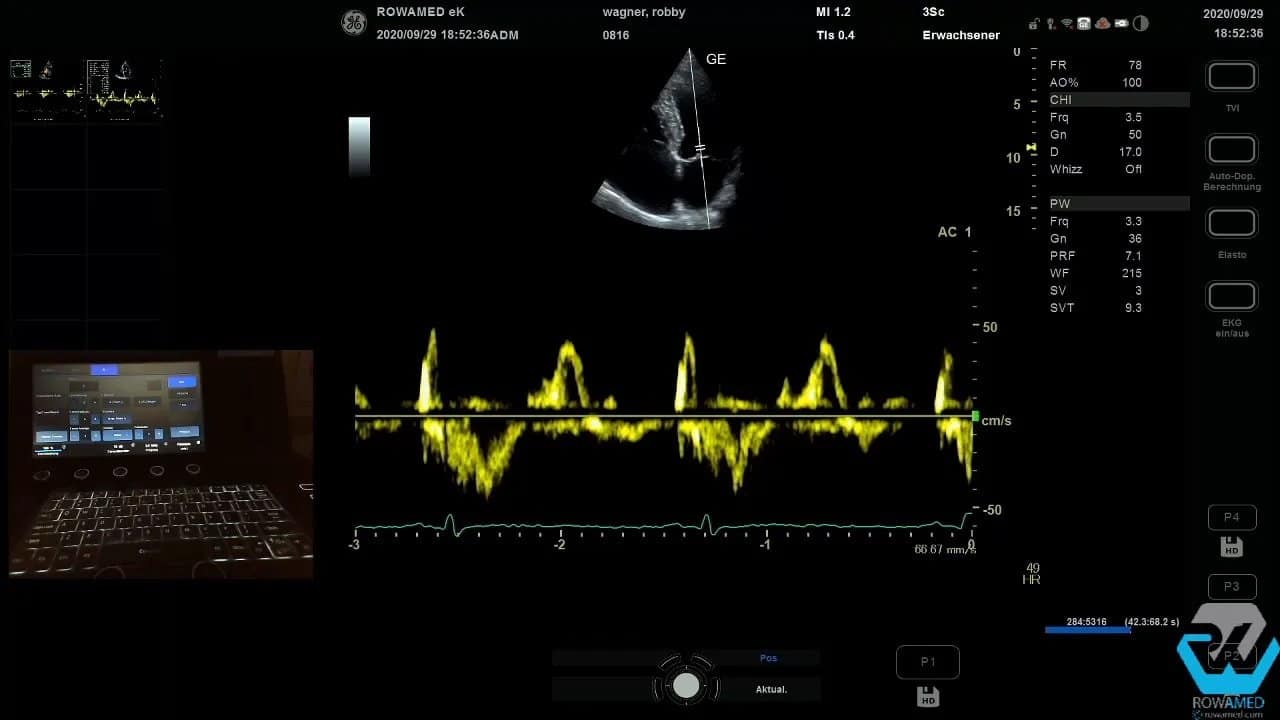
Step 11: Klappeninsuffizienzen richtig einordnen
Bei der Mitralklappe zeigte sich ein relativ kräftig wirkender Jet, der an der Durchtrittsebene jedoch sehr schmal war. Das spricht für eine geringe bis allenfalls mittelgradige Mitralinsuffizienz. Genau an dieser Stelle passieren viele Fehleinschätzungen. Wer nur auf die Länge des Jets blickt, überschätzt leicht den Schweregrad.
Für die Standarduntersuchung reicht häufig die semiquantitative Beurteilung. Eine weitergehende Quantifizierung wäre möglich, würde aber über den Basiskatalog hinausgehen.
Noch wichtiger ist ein methodischer Grundsatz: Regurgitationen immer in mehreren Ebenen beurteilen. In nur einer Projektion können Sie Klappeninsuffizienzen deutlich unter- oder überschätzen. Deshalb wurde die Mitralinsuffizienz zusätzlich in einer zweiten und dritten Ebene kontrolliert. Überall zeigte sich derselbe Eindruck: ein schmaler Jet, nicht problematisch, vereinbar mit einer geringgradigen Insuffizienz.
Auch die Trikuspidalklappe zeigte eine deutliche Insuffizienz, wie es sehr häufig vorkommt. Solange daraus keine pathologisch erhöhten Druckwerte resultieren, ist das meist harmlos.
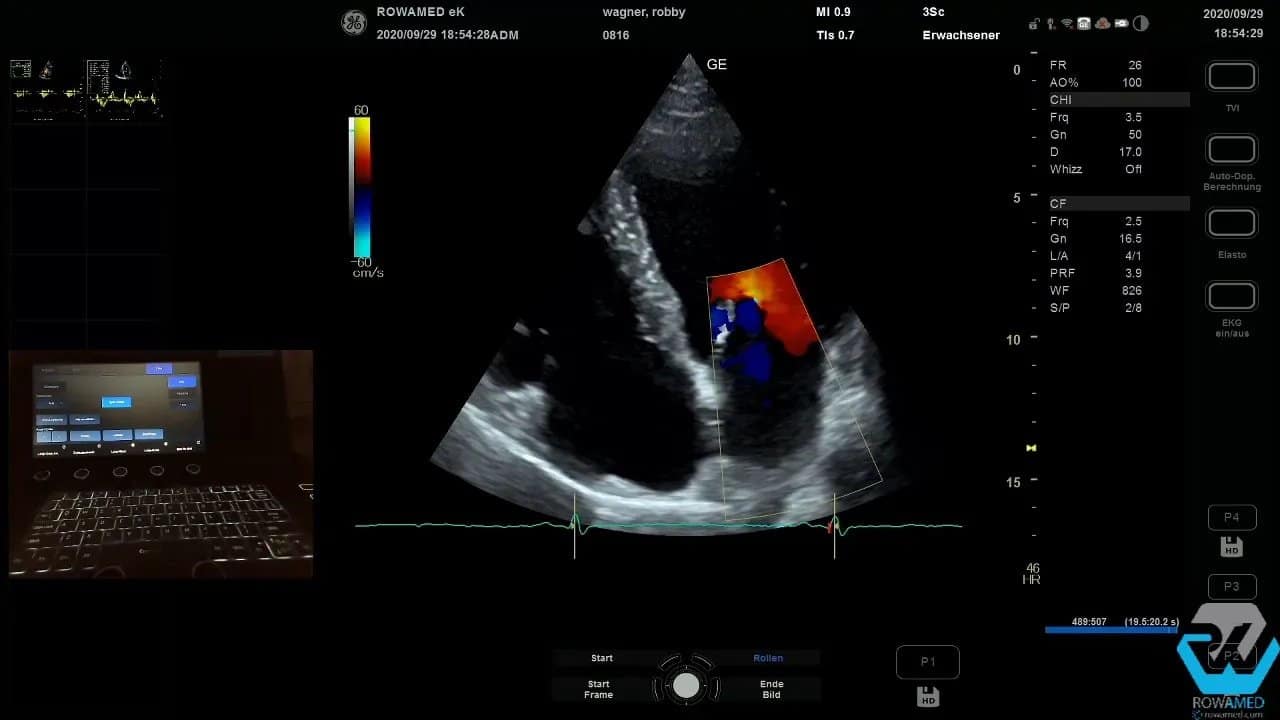
Step 12: Den systolischen pulmonalarteriellen Druck abschätzen
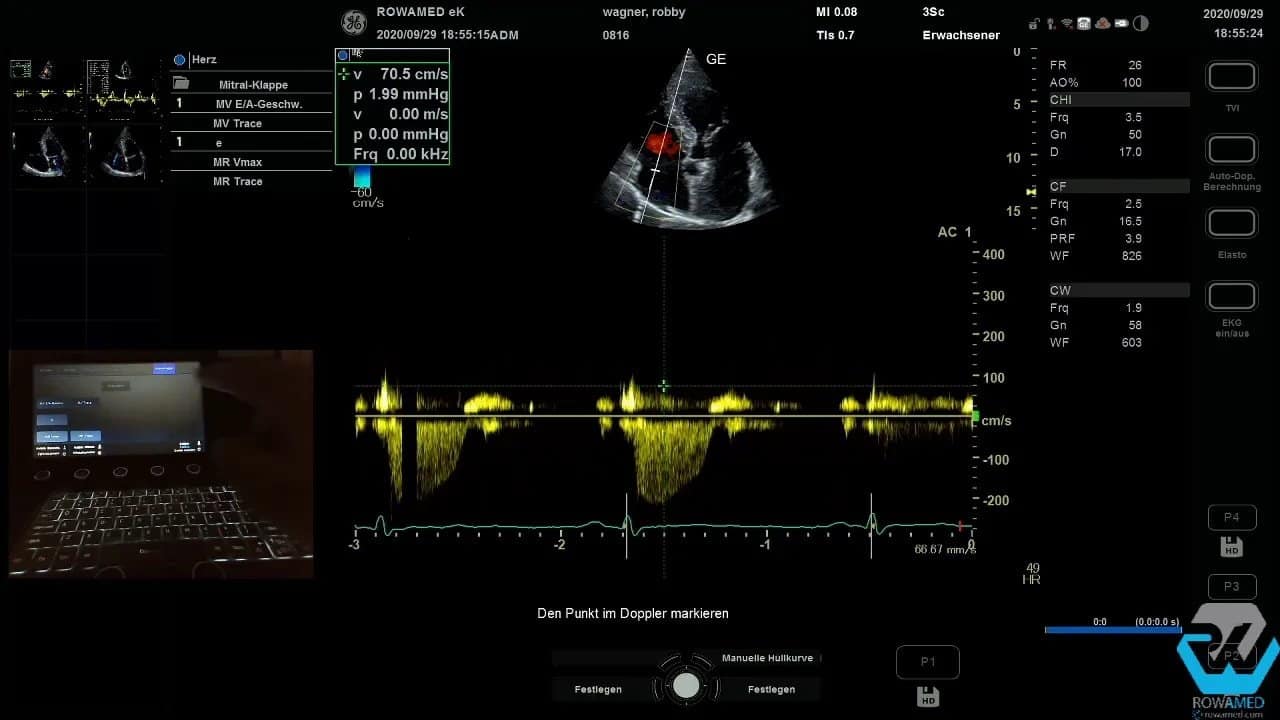
Die Trikuspidalinsuffizienz ist in der Transthorakale Echokardiographie nicht nur ein Klappenbefund, sondern oft der Schlüssel zur Druckabschätzung im kleinen Kreislauf. Mit dem CW-Doppler messen Sie die maximale Regurgitationsgeschwindigkeit über der Trikuspidalklappe, also die TR Vmax.
Im Beispiel betrug sie 2,1 m/s. Das entspricht einem Gradienten von rund 20 mmHg. Addiert man dazu den zentralvenösen Druck, in diesem Fall geschätzt mit 5 mmHg, ergibt sich ein systolischer pulmonalarterieller Druck von etwa 25 mmHg. Das liegt im Normbereich.
Merke:
- TR Vmax messen
- Gradient aus der Dopplergeschwindigkeit ableiten
- ZVD addieren
- Gesamtwert klinisch einordnen
Damit zeigt die Transthorakale Echokardiographie sehr elegant, wie sich aus einem Regurgitationssignal hämodynamisch relevante Zusatzinformationen gewinnen lassen.
Step 13: Die Vorhöfe nicht vergessen
Die Dimensionen von linkem und rechtem Vorhof gehören eigentlich ebenfalls zur vollständigen Untersuchung. Je nach Geräteprogramm ist dafür ein separates Vorhof-Messmodul hinterlegt oder eben nicht. Wenn das Standardprogramm diese Funktion nicht enthält, kann die Vorhofvolumetrie zusätzlich aktiviert werden.
Das ist kein technisches Detail am Rand. Gerade bei diastolischer Dysfunktion, Vorhofflimmern oder chronischer Klappenbelastung sind die Vorhöfe diagnostisch relevant. In einer gut strukturierten Transthorakale Echokardiographie sollten sie daher möglichst mitbedacht werden, auch wenn im Einzelfall nicht jedes Programm sofort verfügbar ist.
Step 14: Die subkostale Ebene zum Schluss gezielt einsetzen
Die letzte Standardebene ist die subkostale Anlotung. Hier beurteilen Sie zum einen den venösen Füllungszustand. Schlanke, nicht gestaute Lebervenen sprechen gegen Rechtsherzinsuffizienz und gegen eine relevante Volumenüberladung. Zugleich lässt sich daraus der zentrale Venendruck abschätzen, was wiederum für die Berechnung des pulmonalarteriellen Drucks wichtig ist.
Im gezeigten Fall waren die Lebervenen schlank, der ZVD wurde mit 5 mmHg angenommen, passend zum insgesamt unauffälligen Rechtsherzbefund.
Zum anderen erhalten Sie hier den subkostalen Vierkammerblick. Dieser ist besonders wertvoll für die Beurteilung des Vorhofseptums. Der Grund ist physikalisch simpel: Das Septum liegt in dieser Projektion günstig zur Schallrichtung. Deshalb lassen sich Vorhofseptumdefekte oder Links-Rechts-Shunts hier oft besser erkennen als im apikalen Vierkammerblick.
Ein Links-Rechts-Shunt würde sich als gerichtetes Farbsignal vom linken in den rechten Vorhof zeigen. Im beschriebenen Befund war ein solcher Shunt nicht nachweisbar.
Auch Mitral- und Trikuspidalklappe können in dieser Ebene noch einmal mit Farbe überprüft werden. Dass die Insuffizienzen hier nahezu nicht auffielen, passte sehr gut zur Einschätzung als geringer, klinisch wenig bedeutsamer Befund.
Step 15: Die Untersuchung abschließen und sauber dokumentieren
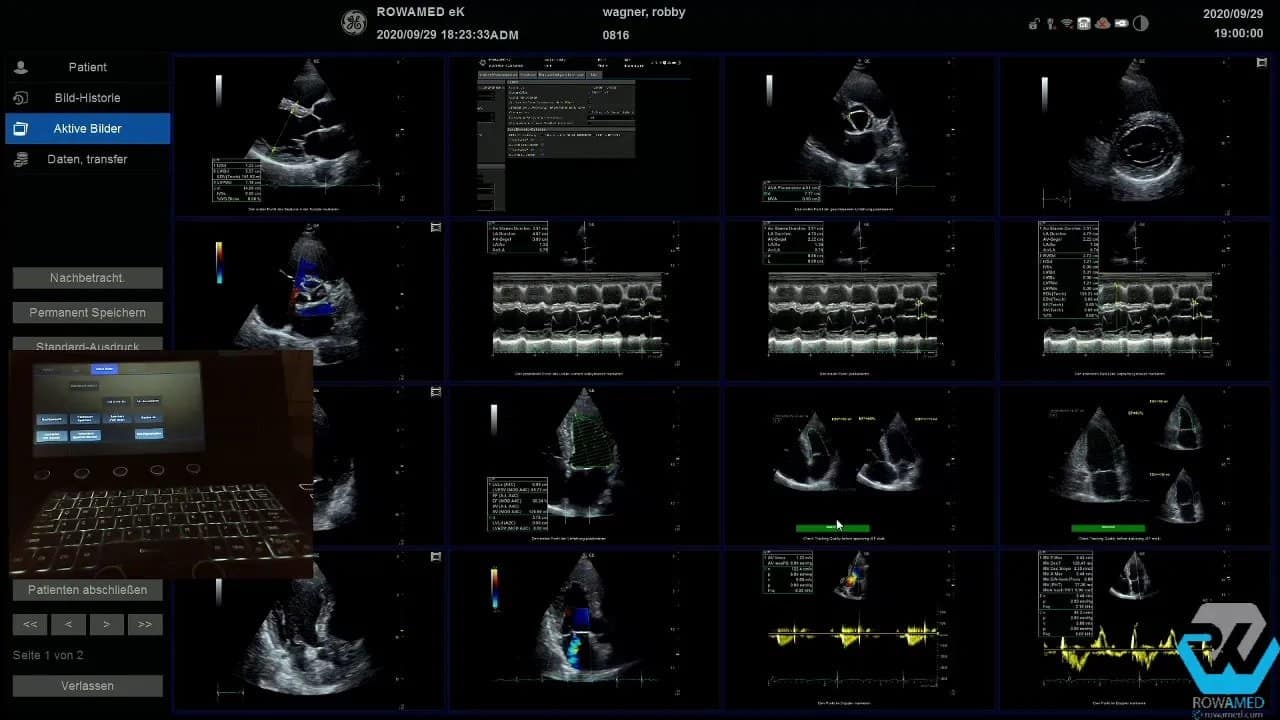
Eine gute Transthorakale Echokardiographie endet nicht mit dem letzten Bild, sondern mit einer sauberen Auswahl und Speicherung der relevanten Datensätze. Gehen Sie die aufgenommenen Bilder und Messungen noch einmal durch. Löschen Sie doppelte oder fehlerhafte Messungen und speichern Sie die endgültige Auswahl dauerhaft.
Das klingt banal, ist aber im Alltag entscheidend. Nur eine gute Dokumentation macht Befunde nachvollziehbar, vergleichbar und für Verlaufskontrollen nutzbar.
Zum Abschluss sollten dokumentiert sein:
- repräsentative 2D-Bilder aus allen Standardebenen
- relevante lineare Messungen
- Volumen- und EF-Bestimmung
- Dopplerbefunde der wichtigsten Klappen
- Abschätzung des pulmonalarteriellen Drucks
- subkostaler Befund inklusive venösem Füllungsstatus
Step 16: Was dieser Befund insgesamt bedeutet
Fasst man alle Schritte zusammen, ergibt sich ein sehr runder Standardbefund. Der linke Ventrikel ist höchstens leicht vergrößert, kontrahiert aber sehr gut. Die Ejektionsfraktion liegt im Normbereich. Die Aortenklappe ist regelrecht aufgebaut, weit öffnend und ohne relevante Insuffizienz. Es besteht eine geringgradige Mitralinsuffizienz und eine funktionell unbedeutende Trikuspidalinsuffizienz. Der systolische pulmonalarterielle Druck ist normal, ebenso der venöse Füllungszustand.
Genau so sollte eine strukturierte Transthorakale Echokardiographie funktionieren: nicht hektisch, nicht sprunghaft, sondern systematisch von Ebene zu Ebene, mit klarer Fragestellung und sauberer Dokumentation.
Wenn Sie ein Ultraschallsystem für die kardiologische Diagnostik auswählen, sollten Sie genau auf diese Punkte achten:
- gute 2D-Bildqualität in parasternalen und apikalen Ebenen
- stabiler Farbdoppler
- zuverlässige CW- und PW-Dopplerfunktionen
- intuitive Messprogramme für EF, Klappen und Druckabschätzung
- klare Benutzerführung auch in komplexeren Untersuchungen
Aus unserer Erfahrung im Vertrieb medizinischer Ultraschallgeräte zeigt sich immer wieder: Ein System ist dann gut, wenn es die Standarduntersuchung nicht komplizierter, sondern reproduzierbarer macht. Genau das brauchen Praxen und Kliniken im Alltag.
Step 17: Die wichtigsten Merkpunkte für Ihre tägliche Transthorakale Echokardiographie
- Beginnen Sie strukturiert mit der parasternalen langen Achse.
- Messen Sie in der Enddiastole und beziehen Sie Größenangaben auf die Körperoberfläche.
- Nutzen Sie den Farbdoppler früh, aber interpretieren Sie Jets nicht nur nach Länge.
- Prüfen Sie Klappen in mehreren Ebenen, um Fehlbewertungen zu vermeiden.
- Kombinieren Sie visuelle und quantitative LV-Funktionsbeurteilung.
- Kontrollieren Sie EKG und Geräteeinstellungen, bevor Sie der Automatik vertrauen.
- Verwenden Sie die subkostale Ebene aktiv für ZVD-Abschätzung und Vorhofseptum.
- Dokumentieren Sie nur saubere Messungen und speichern Sie den endgültigen Datensatz bewusst.
Häufige Fragen zur Transthorakale Echokardiographie
Warum ist die Patientenlagerung bei der Transthorakale Echokardiographie so wichtig?
Weil viele Standardebenen nur dann optimal darstellbar sind, wenn der Patient korrekt gelagert ist. Schon kleine Änderungen der Position können den apikalen oder parasternalen Schallzugang deutlich verbessern und damit die Bildqualität entscheidend beeinflussen.
Wie beurteilen Sie eine Mitralinsuffizienz im Standardablauf?
Zunächst mit dem Farbdoppler in mehreren Ebenen. Entscheidend ist nicht nur die Länge des Jets im Vorhof, sondern vor allem seine Breite an der Klappenebene. Ein schmaler Ursprung spricht eher für eine geringgradige Insuffizienz, auch wenn der Jet weiter in den Vorhof reicht.
Wann ist die automatische EF-Messung zuverlässig?
Dann, wenn das EKG sauber erkannt wird und die Endokardgrenzen gut darstellbar sind. Die Automatik ist eine Hilfe, sollte aber immer kontrolliert und bei Bedarf manuell korrigiert werden.
Wofür brauchen Sie die Trikuspidalinsuffizienz in der Transthorakale Echokardiographie?
Über die maximale Regurgitationsgeschwindigkeit lässt sich der transtrikuspidale Gradient berechnen. Zusammen mit dem geschätzten zentralvenösen Druck ergibt sich daraus eine Abschätzung des systolischen pulmonalarteriellen Drucks.
Warum ist die subkostale Ebene mehr als nur ein Zusatzblick?
Weil sie Informationen liefert, die in anderen Ebenen schlechter zugänglich sind. Dazu gehören die Beurteilung des venösen Füllungszustands, die Abschätzung des zentralvenösen Drucks und die besonders gute Darstellung des Vorhofseptums zur Shuntdiagnostik.
Für weitere Informationen klicken Sie hier:
